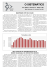
Incidência de hospitalização por PAC Incidência de hospitalização
Transcrição
Incidência de hospitalização por PAC Incidência de hospitalização
UFMG PAC: Diretriz brasileira 2009ainda atual? RICARDO DE AMORIM CORRÊA Faculdade de Medicina Hospital das Clínicas UFMG 1 Incidência de hospitalização por PAC 50 2003 - 2007 45 40 35 por ano/faixa etária no Brasil Rate/1,000 30 2003 2004 25 2005 2006 20 2007 15 10 5 0 0 -1 yr 1- 4yr 5-9 yr 10-14 yr 15-19 yr 20-29 yr 30-39 yr 40-49 yr 50-59 yr 60-69 yr 70-79 yr 80+ yr Age Group Hospitalizations Due to Pneumonia and Case-Fatality Rates in Brazil Between 2003 and 2007 Eitan Naaman Berezin, José Cássio de Moraes, Jeffrey Markowitz, Ting Hong and Maria Palma Seljan, Presented at the 14th Biennial International Congress on Infectious Diseases, March 9-12, 2010, Miami, FL. This studyPoster was sponsored submetido by Wyeth/Pfizer ao Congresso Brasileiro de Infectologia 2009 2 Incidência de hospitalização e óbitos por PAC Taxa de Mortalidade por PAC, pacientes hospitalizados em 2009 no Brasil, segundo a faixa etária. INTERNAÇÕES por PAC em 2009, segundo a faixa etária. INTERNAÇÕES Fonte: Ministério da Saúde - Sistema de Informações Hospitalares SUS (SIH/SUS) ÓBITOS por pneumonia em pacientes hospitalizados, em 2009, segundo a faixa etária. M ÓBITOS 3 Avaliação da Gravidade GRAVIDADE E LOCAL DE TRATAMENTO UFMG 4 5 Lim et al. Thorax 2003;58:377-82 GRAVIDADE E LOCAL DE TRATAMENTO Avaliar presença de doenças associadas Avaliar CRB-65 Oxigenação e comprometimento radiológico • SpO2 < 90% - indicação de internação − Radiografia de tórax − Extensão da PAC − Derrame pleural suspeito de empiema Fatores sociais • • Necessidade de cuidados e observação da resposta ao tratamento Capacidade de entendimento da prescrição Fatores econômicos • • Acesso a medicamentos Retorno para avaliação Aceitabilidade da medicação por via oral JULGAMENTO CLÍNICO 6 Avaliação de Desfechos Evolutivos UFMG 7 The Australian CAP study (ACPS) n = 882 episódios de PAC: •10,3% - suporte ventilatório ou vasopressor •Mortalidade 30 dias = 5,7% 8 SMART-COP ≥ 3 Identificou 92% dos pacientes que necessitaram IRVS SMRT-COP ≥ 2 Identificou 90.1 % dos pacientes que necessitaram IRVS 9 Avaliação de Desfechos Evolutivos Risco de morte hospitalar Ventilação mecânica Choque séptico à admissão no PA PODEM INDICAR O NÍVEL DE ATENÇÃO NECESSÁRIO PARA O CASO UFMG 10 OBJETIVO: Predição do risco de morte hospitalar, ventilação mecânica e/ou choque séptico à admissão PA = INDICAR O NÍVEL DE ATENÇÃO NECESSÁRIO SCAP UFMG 11 SCAP OBJETIVO: Predição do risco de morte hospitalar, ventilação mecânica e/ou choque séptico à admissão PA = INDICAR O NÍVEL DE ATENÇÃO NECESSÁRIO ANÁLISE MULTIVARIADA DA COORTE DE DERIVAÇÃO – VARIÁVEIS E PONTOS ASSINALADOS VARIÁVEIS CRITÉRIO pH < 7.30 PAS < 90 mmHg FR > 30/min BUN > 30 mg/dL Confusão mental Pa02 / Fi02 < 250 Idade ≥ 80 Rx: multilobar/bilateral β PARÂMETRO 2.38 2.19 1.83 0.92 0.87 1.12 0.86 0.68 ODDS RATIO (IC95%) 10.8 (3.5-34.0) 8.9 (3.2-25.2) 6.3 (3.4-11.7) 2.5 (1.4-4.7) 2.4 (1.2-4.6) 3.1 (1.7-5.7) 2.4 (1.3-4.4) 2.0 (1.1-3.7) PONTOS 13 11 9 5 5 6 5 5 Maior Maior Menor Menor Menor Menor Menor Menor 12 UFMG SCAP OBJETIVO: Predição do risco de morte hospitalar, ventilação mecânica e/ou choque séptico à admissão PA / = INDICAR O NÍVEL DE ATENÇÃO NECESSÁRIO ACURÁCIA DAS DIFERENTES REGRAS PREDITORAS REGRA SENSIBILIDADE (%) SCAP m-ATS CURB-65 (3-5) PSI IV-V PSI ajustado (Sp02) 92.1 51.3 68.4 94.7 97.4 ESPECIFICIDADE (%) VPP (%) VPN (%) AUC P 73.8 95.9 86.8 68.1 57.5 21.4 49.4 28.6 18.7 15.1 99.2 96.2 97.3 99.4 99.7 0.83 0.74 0.78 0.81 0.77 <0.01 <0.05 0.24 <0.01 UFMG 13 SCAP PACIENTE P S C U R X 0 80 pH < 7.30 PAS < 90 mmHg PRESENTE ≥1 Confusão mental BUN > 30 mg/dL FR > 30/min Rx: multilobar/bilateral Pa02 / Fi02 < 250 Idade ≥ 80 PRESENTE ≥2 SCAP TRATAR COMO PAC GRAVE Cuidado intermediário UTI 14 SMART-COP E SCAP Comparando as 3 regras: SCAP x PSI xvalidação CURB-65 externa necessitam 15 UFMG Yandiola PPE, Capelastegui A, Torres A et al. Chest 2009;135:1572 OBJETIVO: Comparação da ACURÁCIA de 3 regras na predição de ADMISSÃO UTI, NECESSIDADE DE VENTILAÇÃO MECÂNICA, PROGRESSÃO PARA SEPSE GRAVE E FALÊNCIA DE TRATAMENTO SCAP x PSI x CURB-65 Coorte de validação interna: (n = 1.189) Coorte de validação externa: (n = 671) Valores preditivos para Eventos Adversos na coorte de validação externa PAC GRAVE Admissão à UTI UFMG 16 Critérios Maiores – presença de 1 indica necessidade de UTI Choque séptico necessitando de vasopressores Insuficiência respiratória aguda com indicação de ventilação mecânica Critérios Menores – presença de 2 indica necessidade de UTI Hipotensão arterial Relação Pao2/Fio2 menor do que 250 Presença de infiltrados multilobares PAC GRAVE Necessidade de cuidado intensivo UFMG 17 ATS / ISDA CID 2007;44;S27-72 CRITÉRIOS MAIORES ― ― Ventilação mecânica invasiva Choque séptico: Com uso de vasopressores 3 critérios CRITÉRIOS MENORES ― Freqüência respiratória ≥ 30/min ― Pa02/Fi02 ≤ 250 ― Infiltrados multilobares ―Confusão/desorientação ―Uréia ≥ 20 mg/dL ―Leucopenia: < 4.000 cél/mm3 ―Plaquetopenia < 100.000/mm3 ―Hipotermia < 36º. C ―Hipotensão: Ressuscitação hídrica agressiva OUTROS ― Hipoglicemia (não-DM) / Alcoolismo agudo / Abstinência alcoólica Hiponatremia / Acidose metabólica inexplicável - ↑ lactato / Cirrose Asplenia 18 UFMG PAC GRAVE: VALIDAÇÃO DOS CRITÉRIOS ATS/2007 • • 01/2000-01/2007 / PAC: 2102 >> UTI: 235 (11%) Coorte, > 15a, HC/Barcelona 19 Critérios de PAC Grave e Predição do Risco de Morte PAC GRAVE: VALIDAÇÃO DOS CRITÉRIOS ATS/2007 Variável SOBREVIVENTES EM 30 DIAS SIM NÃO n = 1993 n= 109 Razão risco IC 95% p 20 TRATAMENTO 21 Macrolídeo Previamente hígidos Betalactâmico † Ambulatoriais Doenças associadas Antibióticos (3 meses) Internados não-graves Quinolona ou Betalactâmico + Macrolídeo Quinolona ou Betalactâmico + Macrolídeo Sem risco de Pseudomonas Betalactâmico + Quinolona ou Macrolídeo Admitidos em UTI Com risco de Pseudomonas) Betalactâmico* + Quinolona** 22 25 % resistentes a macrolídeos 23 Bristish Thoracic Society 24 Resistência a Ceftriaxone Sorotipos com resistência em meningite: 6A, 6B, 9V, 14, 19A, 19F ,23F Sorotipos com resistência em doenças não meningite: 6, 14,19A, 23F 25 CEPAS DOENÇA PNEUMOCÓCICA INVASIVA PENICILINA – POR IDADE 26 > 15 anos: 0,047 % intermediário CEPAS DOENÇA PNEUMOCÓCICA INVASIVA PENICILINA - POR SOROTIPOS 27 CEFTRIAXONE 28 ERITROMICINA 29 SULFA-TRIMETOPRIN > 15 anos: 41% resistentes 30 PAC Grave: Beta-lactâmico + Macrolídeo ou Fluoroquinolona? 31 Previamente hígidos Macrolídeo Betalactâmico † Ambulatoriais Doenças associadas Antibióticos (3 meses) Internados não-graves Quinolona ou Betalactâmico + Macrolídeo Quinolona ou Betalactâmico + Macrolídeo Sem risco de Pseudomonas Betalactâmico + Quinolona ou Macrolídeo Admitidos em UTI Com risco de Pseudomonas) Betalactâmico* + Quinolona** 32 − P, coorte, MC − 27 UTI, 9 países − n = 218 (PAC grave) − MAC x FQ: sobrevida sepse grave/ choque séptico Mortalidade UTI Macrolídeo % Sobrevida Sobrevida – Choque – tratamento séptico tratamento concordante concordante ATS/IDSA ATS/IDSA Quinolona Macrolídeo Macrolídeo Quinolona Quinolona 33 OBRIGADO!