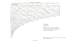Dekubitusprophylaxe für Erwachsene
Transcrição
Dekubitusprophylaxe für Erwachsene
Direktion Pflege/MTT Dekubitusprophylaxe für Erwachsene Direktion Pflege/MTT Oktober 2011 Arbeitsgruppe 2011: Barbara Hürlimann (Themenverantwortliche), Pflegeexpertin, DMLL, Tel. 2 95 24 Caroline Boutaoua-Kilchenmann, Pflegefachfrau Höfa I, Orthopädie, Tel. 2 26 21 Corina Thomet, Pflegefachfrau Höfa I, DAIM AAIM Pflege (Sahli 1), Tel. 2 37 66 Genehmigung: Ausschuss Pflege vom 27.10.2011 Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 1 von 19 Direktion Pflege/MTT Inhaltsverzeichnis Inhaltsverzeichnis ...................................................................................................................2 1. Einleitung ........................................................................................................................3 2. Definition Dekubitus.........................................................................................................3 3. Ziel und Zweck ................................................................................................................3 4. Risikofaktoren..................................................................................................................3 5. Risikoassessment ...........................................................................................................4 5.1 Identifikation der gefährdeten Personen................................................................4 5.2 Risikoassessmentskalen .......................................................................................5 5.3 Hautinspektion ......................................................................................................5 6. Prophylaxe ......................................................................................................................7 6.1 Druckentlastung, Vermeiden von Scher- und Reibekräften ...................................7 6.2 Druckentlastungsschema: Schulterblätter, Wirbelsäule, Steissbein, Trochanter ...9 6.3 Druckentlastende Materialien (Betten, Matratzen und Auflagen) ......................... 10 6.4 Einsatz von Wechseldruckmatratzen .................................................................. 10 6.5 Sitzen ................................................................................................................. 11 6.6 Ernährung ........................................................................................................... 11 7. Patienten- und Angehörigenedukation ........................................................................... 12 8. Dokumentation .............................................................................................................. 12 9. Literatur ......................................................................................................................... 13 Anhang 1: Informationen zu den Skalen Anhang 2: Norten-Skala modifiziert Anhang 3: Waterlow-Skala Anhang 4: Braden-Skala Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 2 von 19 Direktion Pflege/MTT 1. Einleitung Der vorliegende Standard basiert auf einer Erarbeitung der wissenschaftlichen Grundlagen in Zusammenarbeit mit den Universitätsspitälern Basel und Zürich, sowie dem Stadtspital Zürich, Triemli [1]. Der Grad der Empfehlung entspricht der NICE Guideline 2001: A Generell übereinstimmende Resultate aus mehreren Studien B Entweder basiert auf einer einzelnen akzeptablen Studie oder schwache oder nicht übereinstimmende Resultate mehrere Studien C Begrenzte wissenschaftliche Evidenz, welche nicht alle Kriterien akzeptabler Studien aufweist oder keine direkt anwendbaren Studien von guter Qualität inklusive Expertenmeinungen [66] Die meisten Empfehlungen weisen einen Evidence-Grad C auf. Die Empfehlungen mit einem höheren Evidence-Grad werden im Text speziell ausgewiesen. Die Empfehlungen beziehen sich auf hospitalisierte, erwachsene Patienten. 2. Definition Dekubitus Dekubitus ist eine lokal begrenzte Schädigung der Haut und/oder des darunterliegenden Gewebes. Ein Dekubitus entsteht in der Regel infolge von Druck, oder Druck in Kombination mit Scherkräften, meist über knöchernen Vorsprüngen. Es gibt eine Reihe weiterer Faktoren, welche tatsächlich oder mutmasslich mit Dekubitus assoziiert sind; deren Bedeutung ist aber noch zu klären [21]. Die Entwicklung eines Dekubitus im Spital stellt für Patienten eine Komplikation ihres Spitalaufenthaltes dar und kann mit gesteigerter Mortalität, verlängertem Spitalaufenthalt und höheren Kosten in Verbindung gebracht werden [3]. Sowohl ein Dekubitus an sich, als auch die erforderlichen Verbandswechsel können starke Schmerzen verursachen und die Lebensaktivitäten betroffener Patienten einschränken [29]. Eine optimale, auf Evidenz basierende Dekubitusprophylaxe kann somit dazu beitragen, unnötiges Leiden und unnötige Kosten zu verhindern. 3. Ziel und Zweck In diesem Standard sind Empfehlungen zur Dekubitusprophylaxe zusammengefasst. Er soll den Pflegefachpersonen als Grundlage für das Assessment und die individuelle Planung, Durchführung und Dokumentation der Dekubitusprophylaxe dienen. 4. Risikofaktoren Das Entstehen eines Dekubitus hängt sehr stark von Druck, Scherkräften und Reibung ab. Diese drei Faktoren entstehen meist in Zusammenhang mit einer Einschränkung der Mobilität bzw. einer Immobilität des Patienten. Die Dekubitusprophylaxe basiert darauf, diese drei Faktoren zu vermeiden oder zu vermindern (B) [41, 53]. Druck Kraft, die senkrecht auf das Gewebe einwirkt und den Fluss in Kapillaren und Lymphgefässen reduziert, was zu ungenügender Versorgung mit Sauerstoff und Nährstoffen führt sowie zu mangelndem Abtransport von Abbaustoffen. Entsteht meist im Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 3 von 19 Direktion Pflege/MTT Zusammenhang mit eingeschränkter Mobilität / Immobilität, aber auch durch Einwirkung von Fremdkörpern (z.B. Nasensonde) [16]. Scherkräfte Scherkräfte treten auf, wenn das Körperskelett und die tiefe Muskelfaszie mit der Schwerkraft nach unten gleiten, während die Haut und die oberflächliche Faszie unverändert in ihrer Position bleiben. Wenn Scherkräfte zwischen zwei Gewebeschichten zum Strecken, Abknicken oder Zerreißen von subkutanen Blutgefäßen führen, kann eine tiefe Nekrose auftreten. Scherkräfte sollten nicht unabhängig vom Druck betrachtet werden, sie sind ein integraler Bestandteil der Druckeinwirkung. Scherkräfte treten am häufigsten auf, wenn Patientinnen in einem Bett oder Stuhl nach unten gleiten oder nach oben gezogen werden [16]. Reibung Reibekräfte treten auf, wenn zwei Oberflächen sich gegen einander verschieben. Dadurch werden oberflächliche Hautschichten abgetrennt. Reibekräfte treten oft bei schlechter Hebetechnik auf [16]. Ergänzend dazu sind noch zusätzliche Risikofaktoren bekannt [21, 32, 33, 38, 42, 53]: Sensorische Einschränkungen Akute Erkrankung Bewusstseinslage Altersextreme (Hochbetagte Patienten) Gefässerkrankungen (z.B. arterielle Durchblutungsstörungen) Schwere chronische oder terminale Erkrankung Dekubitus in der Anamnese Mangelernährung und Dehydration Anormales Erscheinungsbild der Haut (besonders trockene Haut) Stuhl- und Urininkontinenz Hautfeuchtigkeit Medikation (z.B. Kortikosteroide) Übertritt aus Pflegeheim Kürzlich zurückliegender Spitalaufenthalt Körpertemperatur (Fieber, Unterkühlung) Fazit Risikofaktoren Die wichtigsten Faktoren im Zusammenhang mit der Entstehung von Dekubitus sind Druck, Scherkräfte und Reibung. Diese Faktoren entstehen meist durch eine Einschränkung der Mobilität und Aktivität des Patienten. 5. Risikoassessment 5.1 Identifikation der gefährdeten Personen Der erste Schritt der Dekubitusprophylaxe ist, gefährdete Personen zu erkennen. Dazu dient die klinische Einschätzung der Situation, wobei der wichtigste Punkt die laufende Beurteilung der Mobilität und Aktivität des Patienten ist. Jede Einschränkung der Mobilität, bzw. Aktivität, sei es verordnet oder durch die Krankheit oder den Zustand des Patienten bedingt, geht mit einer erhöhten Dekubitusgefahr einher. Es sollte die Pflegediagnose „Gefahr einer Haut/Gewebeschädigung“ gestellt werden. Bei jedem gefährdeten Patienten wird eine Hautinspektion durchgeführt [25, 41] (siehe Leitfaden Hautpflege Erwachsener, Kapitel 6: Einschätzen des Hautzustandes). Bei der Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 4 von 19 Direktion Pflege/MTT Beurteilung des Hautzustandes können auch Beobachtungen zum Flüssigkeitshaushalt gemacht werden (z.B. trockene, schuppige Haut, stehende Hautfalten (Dehydratation) oder Ödeme). Neben der eingeschränkten Mobilität und/oder Aktivität des Patienten muss ebenfalls überprüft werden, ob durch Hilfsmittel, wie z.B. O2-Sonden, Schienen oder Strümpfe, Druck auf die Haut des Patienten wirkt [41]. Diese Hautstellen müssen in der Hautinspektion besonders beachtet werden und die Pflegediagnose „Gefahr eine Haut-/Gewebeschädigung“ für den Patienten überprüft werden. Die weiteren Risikofaktoren (siehe Kapitel 4) sollten auch in der Beurteilung der klinischen Situation beachtet werden. Gefährdete Patienten sollten bei chirurgischen Eingriffen dem OP-Personal gemeldet werden [15, 42, 55]. Aus der klinischen Erfahrung ist eine solche Information auch bei nicht chirurgischen Interventionen (z.B. interventionelle Radiologie, Endoskopie etc.) zu empfehlen. 5.2 Risikoassessmentskalen Zum Risiko-Assessment stehen die Braden-, Waterlow- und Norton-Skala zur Verfügung (siehe Anhänge 2 bis 4). Risikoassessmentskalen sind nur unterstützend zur Beurteilung der klinischen Situation anzuwenden [27. 41]. Sie haben eine tiefe Spezifität, das bedeutet, alle Risikoassessmentskalen identifizieren auch nicht gefährdete Patienten als dekubitusgefährdet [14, 23, 31]. Im Folgenden wird der Gebrauch der Assessmentskalen beschrieben, jedoch wird der Gebrauch dieser Skalen nicht vorgegeben. Der Zeitpunkt des Assessments sollte auf den Patienten abgestimmt sein. Das Assessment sollte jedoch innerhalb von sechs Stunden nach Eintritt/Übertritt des Patienten erfolgen [41]. Ein gutes Assessment bei Eintritt identifiziert auch Patienten mit vorbestehenden Hautdefekten (B) [13]. Durch die Einschätzung mit einem standardisierten Instrument können die Einschränkungen des Patienten genauer beschrieben werden und so die angepassten Interventionen geplant werden. Wenn ein Assessmentinstrument eingesetzt wird, sollte die Einschätzung regelmässig wiederholt werden. Dabei entsprechen die Intervalle dem aktuellen Zustand des Patienten und sollten entsprechend festgelegt werden (B) [8, 67]. Ein Assessment alle 12 Stunden wird empfohlen, wenn am ersten postoperativen Tag der Patient nicht mobilisiert werden kann und/oder Komplikationen eintreten (B) [49]. Der Patient muss bei jedem Assessment mit dem gleichen Instrument erfasst werden (B) [49]. Alle Assessments werden dokumentiert [41]. Vor Entlassung und Verlegung des Patienten muss das Assessment aktualisiert werden (B) [8]. 5.3 Hautinspektion Zur systematischen Erfassung des Dekubitusrisikos gehört eine Hautinspektion. Mit einer systematischen Hautinspektion können Hautveränderungen beim Patienten frühzeitig erkannt und die Dekubitusprophylaxe entsprechend angepasst werden [13, 21]. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 5 von 19 Direktion Pflege/MTT Die Hautinspektion beruht auf einer Beurteilung der am meisten gefährdeten Stellen des Patienten [21, 41]: Ferse Sakrum Sitzbeinhöcker Femorale Trochanter Ellenbogen Schultern Wirbelsäule Hinterkopf Temporale Region des Schädels Knöchel, Zehen Körperteile bei denen durch Hilfsmittel oder Kleidung Druck entsteht, z.B. Antithrombosestrümpfe, O2-Brille Körperstellen, auf welche im Rahmen der Mobilisation Reibung oder Scherkräfte wirken Weitere Körperregionen entsprechend Abb. 1: Gefährdete Hautstellen der Patientensituation Bei der Hautinspektion wird auf folgende Anzeichen des Dekubitus geachtet [21, 41]: anhaltende Hautrötung Dekubitus Grad I – nicht wegdrückbare Rötung1 Blasen Verfärbungen lokalisierte Überwärmung lokalisiertes Ödem lokalisierte Verhärtung Bei dunklen Hauttypen gelten als Hinweise für einen entstehenden Dekubitus [21, 41]: Violett/bläulich verfärbte Hautregionen lokalisierte Überwärmung, geht bei Gewebeschädigung in Kühle über lokalisiertes Ödem lokalisierte Verhärtung Die Hautinspektion sollte regelmässig durchgeführt werden, dabei richtet sich die Häufigkeit nach dem Allgemeinzustand des Patienten [21, 41]. Fazit Risikoassessemt: Zentral für das Risikoassessment sind die klinische Beurteilung der Patientensituation und die regelmässige Hautinspektion. Ein systematisches Assessment mit einer Risikoskala wird in der Literatur nicht mehr empfohlen, kann aber ergänzend zur klinischen Beurteilung durchgeführt werden. 1 Eine nichtwegdrückbare Rötung wird durch den Fingertest festgestellt. Auf die gerötete Stelle wird Druck ausgeübt. Wenn sich die Stelle weisslich verfärbt, ist die Rötung wegdrückbar. Eine nicht wegdrückbare Rötung bleibt auch unter Druck bestehen. Für diesen Test kann auch eine kleine Glasscheibe verwendet werden. So ist die Stelle unter Druck ständig beobachtbar. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 6 von 19 Direktion Pflege/MTT 6. Prophylaxe Wenn das Dekubitusrisiko eines Patienten eingeschätzt wurde, ist der nächste Schritt, angepasste Interventionen zur Dekubitusprophylaxe zu planen und durchzuführen. Zur Dekubitusprophylaxe werden Empfehlungen zu Lagerungen2 und zum Einsatz von druckentlastenden Materialien gemacht. Daneben ist eine gute Hautpflege wichtig [21] (siehe Leitfaden zur Pflege der gesunden Haut von Erwachsenen, http://iww.insel.ch/de/direktionen/dpmtt-home/dpmtt-pfef-all/pflegestandards/) 6.1 Druckentlastung, Vermeiden von Scher- und Reibekräften Gefährdete Personen sollten umgelagert werden (A) [21]. Zu Lagerungsintervallen werden in der Literatur unterschiedliche Angaben gefunden [17, 49]. Grundsätzlich wird empfohlen, die Häufigkeit der Umlagerung der individuellen Patientensituation anzupassen und nicht einem festgelegten Ritual zu folgen [21, 41, 65]. Dabei sind die folgenden Aspekte massgebend [21, 41, 65]: Hautbeurteilung individuelle Bedürfnisse und das Wohlbefinden des Patienten medizinischer Zustand die gesamte Pflegeplanung Bettauflage (A) Die Lagerung des Patienten muss gewährleisten, dass [21, 41]: der verlängerte Druck auf Knochenvorsprünge minimiert ist Knochenvorsprünge nicht in direkten Kontakt miteinander kommen Reibung und Scherkräfte vermindert werden. Es steht die situationsgerechte Druckentlastung durch Positionsveränderung im Vordergrund. Die Position des Patienten wird durch sein Wohlbefinden bestimmt. Mikrobewegungen können Druck reduzieren und den Blutfluss verbessern [46] (zu Mikrobewegungen siehe auch http://www.bewegtes-lagern.ch/frame.htm). Bei Rückenlage im Bett ist der Druck auf das Sakrum tiefer, je flacher der Patient gelagert wird. Am tiefsten ist er bei 30° Hochlagerung des Oberkörpers, am höchsten in der aufrechten Position (65°). Auch die Scherkräfte nehmen bei aufrechter Position zu. Wenn Patienten über 45° gelagert werden müssen, ist ein gute, regelmässige Hautinspektion erforderlich (B) [40]. Bei den Fersen ist es besser, periodisch ganz zu entlasten (B). Bei Patienten mit vermuteten Problemen der peripheren Durchblutung sollte die entlastete Zeit maximiert werden [21, 36]. Bei der Lagerung und Mobilisation sollten Scherkräfte und Reibung vermieden werden. Dazu können auch Hilfsmittel (z.B. aus der Kinästhetik) eingesetzt werden. Dabei ist zu beachten, dass durch die Hilfsmittel nicht zusätzlicher Druck entsteht (z.B. Schlingen, Manschetten beim Patientenheber, etc.) [41]. 2 „Lagerung“ ist in diesem Standard gleichgesetzt mit Bewegung und Positionierung Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 7 von 19 Direktion Pflege/MTT Hautrötungen sind das Hauptsymptom zur Bestimmung der Häufigkeit der Lagerungen [21, 41, 65]. Die Integration der individuellen Bedürfnisse und des Wohlbefindens des Patienten bedeutet, dass der Patient je nach Situation häufiger gelagert werden muss, als die Hautverhältnisse erfordern. Andererseits gibt es immer wieder Situationen, in denen ein Patient, z.B. aus medizinischen Gründen, nicht umgelagert werden kann. Eine Pflegeplanung sollte für jede gefährdete Person angelegt werden, mit ihr besprochen und dokumentiert sein [41]. Patienten oder pflegende Angehörige, die bereit und fähig dazu sind, sollten geschult werden, wie Gewicht verlagert werden kann [41]. Wenn das Risiko steigt, muss die Druckentlastung optimiert werden [21, 41, 65]. Auf Grund regelmässiger Reassessments können präventive Massnahmen wenn notwendig angepasst werden. In der folgenden Übersicht ist ein Vorschlag zur Umlagerung ersichtlich, welcher sich in der Praxis am Inselspital bewährt hat. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 8 von 19 6.2 Direktion Pflege/MTT Druckentlastungsschema: Schulterblätter, Wirbelsäule, Steissbein, Trochanter Wenn nach Risikofaktoren eine Dekubitusgefahr besteht, gelten folgende Regelungen: Patient mit eingeschränkter Beweglichkeit nach zwei Stunden entlasten und nach folgendem Schema weiteres Vorgehen planen: Wenn nach 2 Stunden keine Rötung Wenn nach 2 Stunden eine Rötung vorhanden Wenn nach 2 Stunden eine Rötung vorhanden vorhanden ist, die sich bei Fingerdrucktest wegdrücken ist, die sich bei Fingerdrucktest NICHT lässt wegdrücken lässt, Patient auf Therapiesystem lagern. weiterhin 2 stündlich entlasten und kontrollieren. Wenn keine Rötung vorhanden weiterhin 2 stündlich entlasten und kontrollieren. Wenn keine Rötung vorhanden Nach 3 Stunden entlasten und kontrollieren. Nach 3 Stunden entlasten und kontrollieren. Wenn keine Rötung vorhanden Wenn keine Rötung vorhanden Nach 3 Std. entlasten und kontrollieren. Wenn keine Rötung vorhanden Nach 4 Stunden entlasten und kontrollieren. Nach 4 Stunden entlasten und kontrollieren. Wenn keine Rötung vorhanden Wenn keine Rötung vorhanden Nach 4 Std. entlasten und kontrollieren. Wenn keine Rötung vorhanden Regelmässig 1 x pro Schicht entlasten und Regelmässig 1 x pro Schicht entlasten und Regelmässig 1 x pro Schicht entlasten und kontrollieren kontrollieren kontrollieren Je nach Patientensituation kann eine 2 stündliche Entlastung ungenügend sein häufigere Entlastung durch minimale Lageveränderung Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Ersetzt Version vom Oktober 2011 - Freigabe AP 27.10.2011 Seite 9 von 19 6.3 Direktion Pflege/MTT Druckentlastende Materialien (Betten, Matratzen und Auflagen) Am Inselspital sind alle Betten mit viskoelastischen Matratzen ausgestattet, was in der Literatur als gute Intervention zur Dekubitusprophylaxe beschrieben ist (B) [27, 51]. Diese Matratzen können bei Patienten bis 140 kg eingesetzt werden. Die viskoelastische Matratze sollte regelmässig Kopf- zu Fussteil gedreht werden. Bei der Aufbereitung der Betten wird dies durch die Bettenzentrale gemacht, was in den meisten Fällen genügt. Aber wenn Patienten länger hospitalisiert sind und sich in der Matratze eine bleibende Delle bildet, sollte sie gedreht werden. Der Zugang zu allen am Inselspital vorhandenen Druckenlastungsmaterialien ist während 24h durch die Bettenzentrale gewährleistet. Wenn Druckentlastungsmaterial extern beschafft werden muss findet man bei der Fachstelle Material DPMTT Informationen (http://iww.insel.ch/de/direktionen/dpmtt-home/dpmtt-qupk/dpmtt-material/) Lagerungsmaterial für die Mikrolagerung kann ebenfalls über die Bettenzentrale beschafft werden. Pflegematerial für Patienten über 140kg ist bei der Fachstelle Material DPMTT unter: Materialinformation Adipositas, Ausleih- und Mietmaterial ersichtlich. Die folgenden Hilfsmittel zeigten in Studien eine negative Wirkung und sollten nicht zur Druckentlastung angewendet werden: Wassergefüllte Handschuhe, synthetisches und echtes Schaffell, kreisförmige Hilfsmittel [21, 41]. 6.4 Einsatz von Wechseldruckmatratzen Neben dem unter 5.2 beschriebenen Vorgehen sollte der Einsatz von Therapiesystemen (Wechseldruckmatratzen) geprüft werden [21, 42, 63]: als primäre Prävention bei Patienten, welche auf Grund einer ganzheitlichen Beurteilung ein hohes Risiko aufweisen. wenn der Patient bereits in der Vorgeschichte einen Dekubitus aufweist und/oder seine klinische Situation begründet, dass er am besten auf einem Druckentlastungs-System gepflegt wird. Die Entscheidung zum Einsatz einer Wechseldruckmatratze sollte auf Grund einer ganzheitlichen Beurteilung der Situation gefällt werden (B), das heisst einer Beurteilung von [21, 27, 42]: Dekubitusrisiko Hautzustand Wohlbefinden und Gesundheitszustand des Patienten, besonders Aktivität und Mobilität Kosten / Ertrag Anforderungen in der Intensivpflege Der Einsatz von Material und Lagerungsschemen muss regelmässig überprüft und durch die Ergebnisse der Hautbeurteilung, das Wohlbefinden des Patienten, seine Fähigkeiten und seinen Allgemeinzustand bestimmt werden [42]. Bei längeren Eingriffen, vor allem Operationen sollte eine Druckentlastung eingesetzt werden (mindestens eine spezifische OP-Tisch-Schaumstoffauflage oder eine andere Druck verteilende Auflage) (B) [15, 21, 42, 55]. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 10 von 19 6.5 Direktion Pflege/MTT Sitzen Als wichtiger Grundsatz gilt, dass auch im Sitzen Druck entlastet werden soll. Das heisst, Personen mit einem akuten Risiko einen Dekubitus zu entwickeln sollten nicht länger als zwei Stunden sitzen (B) [21, 41]. Bei der Lagerung von Personen, welche längere Zeit in einem Stuhl oder Rollstuhl verbringen, sollten Gewichtsverteilung, korrekte Haltung und korrekte Lagerung der Füsse beachtet werden [41]. Als optimale Sitzposition wird beschrieben [4]: Die Strecke vom Sitz zum Boden sollte der Strecke Kniekehle zum Boden mit normalem Schuhwerk entsprechen. Die Sitztiefe sollte 2 cm hinter der Kniekehle enden Die Sitzweite sollte 2cm auf beiden Seiten der Schenkel erlauben. Die Rückenstütze sollte bei Patienten, die länger sitzen auch den Kopf stützen. Die Armlehnen sollen eine entspannte Schulterhaltung erlauben. Die optimale Sitzposition kann jedoch mit den vorhandenen Stühlen/Sesseln nicht immer umgesetzt werden. Je nach Krankheitsbild und/oder Eingriff werden besondere Anforderungen an das Sitzen gestellt, die nicht der optimalen Sitzposition entsprechen (z.B. nach Hüft-Totalendoprothese). Auch ist die Wirkung von Sitzkissen ungenügend nachgewiesen [15, 38]. 6.6 Ernährung Mangelernährung und Dehydratation sind als Risikofaktoren für die Entstehung eines Dekubitus bekannt. Das heisst, zu einer Einschätzung des Dekubitusrisikos gehört eine Beurteilung des Ernährungszustandes des Patienten [13, 21]. Am Inselspital wird dazu der Nutritional Risk Score NRS 2002 verwendet (Siehe http://iww.insel.ch/de/departemente/dfke/endo-diabetologie/klinische-ernaehrung/enteraleernaehrung/medizinische-richtlinien/) Der Einsatz von Trinknahrung zur Dekubitusprophylaxe ist vor allem bei älteren und bei Hochrisikopatienten ( 75 Jahre, ernsthaft erkrankt, mangelernährt oder gut ernährt) beschrieben [61]. Dabei wird eine Gabe von täglich 2 Trinknahrungen empfohlen (A) [15]. Patienten, welche Trinknahrung nicht akzeptieren, sollen eine individualisierte Ernährungstherapie per os mit anderen hochkalorischen Lebensmitteln oder einer enteralen/parenteralen Ernährung erhalten. Fazit zu Prophylaxe: Das A und O der Dekubitusprophylaxe ist die individuelle Druckentlastung. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 11 von 19 Direktion Pflege/MTT 7. Patienten- und Angehörigenedukation Gefährdete Personen, welche bereit und fähig sind, sollten über das Risiko-Assessment und die daraus resultierende Prophylaxe informiert und geschult werden. Diese Strategie sollte, wo angebracht, auch die pflegenden Angehörigen einschliessen [41]. Die gefährdeten Personen und ihre pflegenden Angehörigen sollten folgende Informationen erhalten [41]: Individuelle Risikofaktoren Die meisten gefährdeten Körperstellen Wie man die Haut beurteilt und Veränderungen erkennt Wie man die Haut pflegt, Methoden der Druckentlastung Wo sie weitere Beratung und Hilfe suchen können, falls nötig Sofort eine Fachperson beizuziehen, wenn Schädigungen erkannt werden 8. Dokumentation Die Dokumentation hat für den Informationsfluss im Spital eine zentrale Bedeutung. Sie beeinflusst die geleistete Pflege und die Praxis anderer Berufsgruppen [37, 62]. Alle Assessments und Interventionen sowie die Evaluation muss möglichst zeitnah dokumentiert werden. Eine detaillierte Dokumentation (z.B. in Form von individualisierten Pflegeplänen und Protokollen) ist erforderlich zu [7, 21, 37, 56]: Risikostatus Hautpflege Mobilität / Mobilisierung Druckentlastung Medikation Dekubitus und Hautschädigungen Reaktionen auf Interventionen Wenn von diesem Standard abgewichen wird, muss dies in der Patientendokumentation nachvollziehbar beschrieben und begründet sein, inklusive geplante Interventionen [54]. In Überweisungsrapporten soll die Dekubitusprophylaxe inklusive der verwendeten Hilfsmittel beschrieben sein [8]. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 12 von 19 Direktion Pflege/MTT 9. Literatur3 1. Hürlimann B., Bühlmann, J., Trachsel, E., Bana, M., Frei I.A. (2010): Dekubitusprophylaxe bei erwachsenen Patienten – Wissenschaftliche Grundlagen. 2. Agency for Health Care Policy and Research (AHCPR) (1992) Pressure ulcer in adults: prediction and prevention, Clinical Practice Guideline No.3.: Agency for Health Care Policy and Research, Public Health Service, U.S. Department of Health and Human Services, zitiert in Wissensnetzwerk „evidence.de“ der Universität Witten/Herdecke ( ), Evidenzbasierte Leitlinie Dekubitusprävention, http://www.evidence.de/Leitlinien/leitlinienintern/Dekubitus_Leitlinie_Evidence_d/dekubitus_leitlinie_evidence_d.html, last access 20.07.2009 3. American Nurses Association (1995) Nursing care report card for acute care, Washington DC: American Nurses Association 4. Anton, L. 2006 Pressure ulcer prevention in older people who sit for long periods, Nursing Older People, 18(4), pp. 29 – 35 5. Barraud, S. (2007) Konzept zur Dekubitusprophylaxe, Pflegerichtlinie, Kantonsspital St. Gallen, nicht veröffentlicht 6. Baumgarten, M., Margolis, D., Berlin, J.A., Storm, B.L., Garino, J., Kagan, S.H., Kavesh, W., Carson I.L., (2003) Risk factors for pressure ulcers among elderly hip fracture patients, Wound Repair and Regeneration, 11(2), pp. 96 – 103 7. Brillhard, B (2005) Pressure sore and skin tear prevention and treatment during a 10month program, Rehabilitation Nursing, 30(3), pp. 85 – 91 8. Brown, G. (2006) Wound Documentation: Managing Risk, Advances in Skin and Woundcare, 19(3), pp. 155 – 165 9. Bundesamt für Gesundheit (BAG), Prävention, http://www.bag.admin.ch/themen/drogen/00039/00598/index.html?lang=de, last access 20.07.2009 10. Bundesärztekammer (2006) Verbindlichkeit von Richtlinien, Leitlinien und Stellungnahmen, http://www.bundesaerztekammer.de/30/Qualitaetssicherung/20Qualifiz/04Curriculum/35G lossar.html (last access: 20.07.2005) 11. Catania, K., Huang, C., James, P., Madison, M., Moran, M., Ohr, M. (2007) Wound wise: PUPPI: the Pressure Ulcer Prevention Protocol Interventions, American Journal of Nursing, 107(4), pp. 44 – 52 12. Chelewski, P. Forsythe, J., (2002) How to streamline your risk assessment form, Nursing, 32(11 pt 1), pp. 66 - 67 13. Cole, L., Nesbitt, C. (2004) A three year multiphase pressure ulcer prevalence/incidence study in a regional referral hospital, Ostomy/wound Management, 50(11), pp. 32 – 40 3 In der Literaturliste wird die gesamte Literatur aus der Bearbeitung der wissenschaftlichen Grundlagen ausgewiesen. Nicht alle Quellen wurden in der vorliegenden Leitlinie verwendet. Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 13 von 19 Direktion Pflege/MTT 14. Compton, F., Strauss, M., Hortig, T., Frey, J., Hoffmann, F., Zidek, W., Schäfer, J.-H. (2008) Validität der Waterlow-Skala zur Dekubitusrisikoeinschätzung auf der Intensivstation: eine prospektive Untersuchung an 698 Patienten, Pflege, 21, pp. 37 – 48 15. Cullum, N. McInnes, E., Bell-Syer, S.E.M., Legood, R. (2004) Support surfaces for pressure ulcer prevention (Review) Cochrane Database of Systematic Reviews, issue 3 16. Defloor, T. (1999) The risk of pressure sores, a conceptual scheme, Journal of Clinical Nursing, 8(2), pp. 206 –216 17. Defloor, T., Grypdonck, M.F. (2004) Validation of pressure ulcer risk assessment scales: a critique, Journal of Advanced Nursing, 48(6), pp. 613 – 621 18. De Laat, E.H., Schoonhoven, L., Pickkers, P., Verbeek, A.L., Van Achterberg, T. (2006) Epidemiology, risk and prevention of pressure ulcers in critically ill patients: a literature review, Journal of Wound Care, 15(6), pp. 269 – 275 19. Deutsches Netzwerk für Qualitätsentwicklung in der Pflege DNQP (2004) Expertenstandard Dekubitusprophylaxe in der Pflege, Osnabrück: Deutsches Netzwerk für Qualitätsentwicklung in der Pflege 20. Edwards, J.L, Pandit, H., Popat, M.T. (2006) perioperative analgesia: a factor in the development of decubitus ulcers in critically ill surgical patients, British Journal of Nursing, 29(9), pp, 1678 – 1682 21. European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel (2009) Prevention and Treatment of pressure ulcers: quick reference guide, Washington DC: National Pressure Ulcer Advisory Panel 22. Feuchtinger, J., Halfens, R.J., Dassen, T. (2005) Pressure ulcer risk factors in cardiac surgery: a review of the research literature, Heart Lung, 34(6), pp. 375 – 385 23. Gehrlach, C., Otzen, I., Küttel, R., Heller, R., Lerchner, M. (2008) Inzidenz und Risikoerfassung von Dekubitus Ergebnisse einer Qualitätsmessung des Vereins Outcome in Schweizer Akutspitälern, Pflege, 21, pp. 75 . 84 24. Gschöderer, B. (2009) Mikrolagerung und Positionsunterstützung: Bewegungsunterstützung nach kinästhetischen Grundsätzen, Internes Arbeitspapier Pflegedienst Universitätsspital Zürich, nicht veröffentlicht 25. Gunningberg, L., Lindholm, C., Carlsson, M., Sjödén, P.O. (2001) Risk, prevention and treatment of pressure ulcers – nursing staff knowledge and documentation, Scandinavian Journal of Caring Science, 15(3), pp. 257 – 263 26. Gunningberg, L., Ehrenberg, A., (2004) Accuracy and quality in the nursing documentation of pressure ulcers: a comparison of record content and patient examination, Journal of wound, ostomy, and continence nursing, 31(6), pp. 328 – 335 27. Hampton, S., Collins, F. (2005) Reducing pressure ulcer incidence in a long-term setting, British Journal of Nursing, 14(15), pp. S6 – S12 28. Hellemann, J., Goossen, W.T. (2003) Modeling nursing care in health level 7 reference information model, Computers, Informatics, Nursing, 21(1), pp. 37 – 45 Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 14 von 19 Direktion Pflege/MTT 29. Hopkins, A., Dealey, C., Bale, S., Defloor, T., Worboys, F. (2006) Patient stories of living with a pressure ulcer, Journal of Advanced Nursing, 56(4), pp. 345 – 356 30. Iglesias C., Nixon, J., Cranny, G., Nelson, E.A., Hawkins, K., Phillips, A., Torgerson D., Mason, S., Cullum, N., PRESSURE Trial Group (2006) Pressure relieving support surfaces (PRESSURE) trial: cost effectiveness analysis, British Medical Journal, 332(7555):1416 31. Kottner, J., Tannen, A., Dassen, T. (2008) Die Interrater-Reliabilität der Braden-Skala, Pflege, 21, pp. 85 – 94 32. Lindgren, M., Unosson, M. Fredrikson, M., Ek, A.C. (2004) Immobility – a major risk factor for development of pressure ulcers among adult hospitalized patients: a prospective study, Scandinavian Journal of Caring Science, 18(1), pp. 57 – 64 33. Lindgren, M., Unosson, M. Krantz, A.M., Ek, A.C. (2005) pressure Ulcer risk factors in patients undergoing surgery, Journal of Advanced Nursing, 50(6), 605 - 612 34. Lindholm, C., Sterner, E., Romanelli, M., Pina, E., Torra y Bou, J., Hietanen, H., Iivanainen, A., Gunningberg, L., Hommel, A., Klang, B., Dealey, C. (2008) Hip fracture and pressure ulcers – the Pan-European Pressure Ulcer Study – intrinsic and extrinsic risk factors, International Wound Journal, 5(2), pp. 315 – 328 35. Mayrowitz, H.N., Sims, N., Taylor M.C., Dribin, L. (2003) Effects of Support SurfaceRelief Pressures on Heel Skin Blood Perfusion, Advances in Skin and Wound Care, 16(3), pp. 141 – 145 36. Mayrowitz, H.N., Sims, N., (2004) Effects of Support Surface Relief Pressures on heeel Skin Blood Flow in Persons with and without Diabetes Mellitus, Advances in Skin and Wound Care, 17(4), pp. 197 - 201 37. McErlean, B., Prendergast, J., Sandison, S., Jeffers, L., Milne, A., Cotton, J., Humphreys, W. (2002) Implementation of a preventative pressure management framework, Primary Intention, 10(2), pp. 61 - 66 38. Meaume, S. Colin, D., Barrols, B., Bohbot, S., Allaert, F.A. (2005) Preventing the occurrence of pressure ulceration in hospitalised elderly patients, Journal of Wound Care, 14(2), pp. 78 – 82 39. Mecocci, P., von Strauss, E., Cherubini, A., Ercolani, S., Mariani, E., Senin, U., Winblad, B., Fratiglioni, L. (2005) Cognitive impairment is the major risk factor for development of geriatric syndromes during hospitalization: results form the GIFA study, Dementia and geriatric cognitive disorders, 20(4), pp. 262 – 269 40. Moody; P., Gonzales, I., Cureton, V.Y. (2004) The effect of body position and mattress type on interface pressure in quadriplegic adults: a pilot study, Dermatology Nursing, 16(6), pp. 507 – 512 41. National Institute for Clinical Excellence NICE (2001) Pressure ulcer risk assessment and prevention, http://www.nice.org.uk/nicemedia/pdf/clinicalguidelinepressuresoreguidancercn.pdf, last accessed 16.07.2008 Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 15 von 19 Direktion Pflege/MTT 42. National Institute for Clinical Excellence NICE (2004) The use of pressure-relieving devices (beds, mattresses and overlays for the the prevention of pressure ulcers in primary and secondary care, http://www.nice.org.uk/nicemedia/pdf/cg007fullguideline.pdf, last accessed 16.07.2008 43. Newton, M. (2003) Integrated care pathway: the prevention and management of pressure ulcers, Journal of Tissue Viability, 13(3), pp. 126 – 129 44. Nicastri, E., Viale, P., Lyder, C.H., Crisitni, F., Martini, L., Preziosi, G., Dodi, F., Irato, L., Pan, A., Petrosillo, N., Gruppo HIV ed Infezioni Ospedaliere (2004) Incidence and risk factors associated with pressure ulcers among patients with HIV infection, Advanced Skin Wound Care, 17(5Pt1), pp. 226 – 231 45. Nixon, J., Cranny, G., Iglesias, C., Nelson, E.A., Hawkins, K., Phillips, A., Torgerson, D., Mason, S. Cullum, N, (2006) Randomised, controlled trial of alternating pressure mattresses compared with alternating pressure overlays for the prevention of pressure ulcers: PRESSURE (pressure relieving support surfaces) trial, British Medical Journal, 332(7555): 1413 46. Oertwich, P.A., Kindschuh, A.M., Bergstrom, N. (1995) The effects of small shifts in body weight on blood flow and interface pressure, Research in Nursing and Health, 18(6), pp. 481 – 488 47. Pancorbo-Hidalgo, P.L., Garcia-Fernandez, F.P., Lopez-Medina, I.M., Alvarez-Nieto, C. (2006) Risk assessment scales for pressure ulcer prevention: a systematic review, Journal of Advanced Nursing, 54(1), pp. 94 – 110 48. Papanikolaou, P., Lyne, P. Anthony, D. (2007) Risk assessment scales for pressure ulcers: a methodological review, International Journal of Nursing Studies, 44, pp. 285 – 296 49. Pokorny, M.E., Koldjeski, D., Swanson, M. (2003) Skin care intervention for patients having cardiac surgery, American Journal of Critical Care, 12(6), pp. 535 – 544 50. Pschyrembel, Klinisches Wörterbuch, Berlin, Walter de Gruyter, (www.wdg.pschyrembel.de, last access 20.07.2009) 51. Russel, L.J., Reynolds, T.M., Prak, C., Rithalia, S., Gonsalkorale, M., Birch, J., Torgerson, D., Iglesias, C., PPUS-1 Study Group (2003) Randomized clinical trial comparing 2 support surfaces: results of the Prevention of Pressure Ulcers Study, Advances in Skin and Wound Care, 16(6), pp. 317 – 327 52. Schlömer, G. (2003) Use of risk scales for decubitus ulcers as screening instruments – A systematic review of external evidence, Zeitschrift für ärztliche Fortbildung und Qualitätssicherung : in Zusammenarbeit mit der Kaiserin-Friedrich-Stiftung für das ärztliche Fortbildungswesen. 97(1), pp. 33 – 46 53. Schoonhoven, L., Grobbee, D.E., Donders, A.R., Algra, A., Grypdonck, M.H., Bousema, M.T., Schrijvers, A.J., Buskens, E., prePURSE Study Grou (2006) Prediction of pressure ulcer development in hospitalized patients: a tool for risk assessment, Quality and safety in health care, 15(1), pp. 65 – 70 54. Senft, D.J. (2005) Pressure Ulcers: Avoiding Risk, Provider, September, pp. 51 – 53 Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 16 von 19 Direktion Pflege/MTT 55. Sewchuk, D., Padula, C., Osborne, E. (2006) Prevention and Early Detection of Pressure Ulcers, AORN Journal, 84(1) pp. 75 – 96 56. Siem, C.A., Wipke-Tevis, D.D., Rantz, M.J., Popejoy, L.L. (2003) Skin assessemnt and pressare ulcer care in hospital-based skilled nursing facilities, Ostomy Wound Management, 49(6), pp 42 – 58 57. Söderqvist, A., Ponzer, S., Tidermark, J. (2007) Cognitive function and pressure ulcers in hip fracture patients, Scandinavian Journal of Caring Science, 21(1), pp. 79 – 83 58. Stausberg, J. Bartoszek, G., Lottko, B., Kröger, K., Niebel, W., Schneider, H., Maier, I. (2006) Problem focused integration of information, quality and process management with empirical research: the example of the Essen Interdisciplinary Pressure Ulcer Project, Studies in Health Technology and Informatics, 122, pp. 609 – 612 59. Stevens, J., Nichelson, E., Marston Linehan, W., Thompson, N., Liewehr, D., Venzon, D., McClellan, M.W. (2004) Risk Factors for Skin Breakdown After Renal and Adrenal Surgery, Urology, 64, pp. 246 – 249 60. Stockton, L., Rithalia, S. (2007) Is dynamic seating a modality worth considering in the prevention of pressure ulcers?, Journal of Tissue Viability, 17, pp. 15 – 21 61. Stratton, R.J., Ek, A-C., Engfer, M., Moore, Z., Rigby, P., Wolfe,R., Elia, M. (2005) Enteral nutritional support in prevention and treatment of pressure ulcers: A systematic review and meta-analysis, Ageing Research Reviews, 4, pp. 422 – 450 62. Taylor, H. (2003) An exploration of the factors that affect nurses’ record keeping, British Journal of Nursing, 12(12), pp. 751 – 754 63. Theaker, C., Kuper, M., Soni, N. (2005) Pressure ulcer prevention in intensive care – a randomized control trial of two pressure-relieving devices, Anaesthesia, 60, pp. 395 – 399 64. Vanderwee, K., Grypdonck, M., Defloor, T. (2007) Non-blanchable erythema as an indicator for the need for pressure ulcer prevention: a randomized-controlled trial, Journal of Clinical Nursing, 16, pp. 325 – 335 65. Vanderwee, K., Grypdonck M.H.F., Defloor, T. (2005) Effektiveness of an alternating pressure air mattress for the prevention of pressure ulcers, Age and Ageing, 34, pp. 261 – 267 66. Waddel, G., Feder, G., McIntosh, A., Lewis, M., Hutcinson, A. (1996) Low back pain evidence review, London: Royal College of General Practitioners, zitiert in National Institute for Clinical Excellence NICE (2001) Pressure ulcer risk assessment and prevention, http://www.nice.org.uk/nicemedia/pdf/clinicalguidelinepressuresoreguidancercn.pdf, last accessed 16.07.2008 67. Waterlow , J. (2005) Form costly treatment to cost-effective prevention: using Waterlow, British Journal of Community Nursing, 10(9), pp. 25 – 30 68. Wissensnetzwerk „evidence.de“ der Universität Witten/Herdecke ( ), Evidenzbasierte Leitlinie Dekubitusprävention, http://www.evidence.de/Leitlinien/leitlinienDatei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 17 von 19 Direktion Pflege/MTT intern/Dekubitus_Leitlinie_Evidence_d/dekubitus_leitlinie_evidence_d.html, last access 20.07.2009 69. Young T. (2004) The 30 degree tilt position vs the 90 degree lateral and supine positions in reducing the incidence of non-blanching erythema in a hospital inpation population: a randomized controlled trial, Journal of Tissue Viability, 14(3), pp. 88 – 96 Datei Dekubitusprophylaxe für Erwachsene AutorInnen BH, CB, CT Version vom Oktober 2011 Ersetzt Version vom - Freigabe AP 27.10.2011 Seite 18 von 19