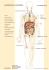Lymphome
Transcrição
Lymphome
Modul 3.4 Sommersemester 2004 Vorlesung 2 • Maligne Lymphome • Niedrigmaligne NHL, Hochmaligne NHL • Morbus Hodgkin Klinische Onkologie • Stadieneinteilung – Wichtig für Prognose – Therapieplanung • Klinisches Staging – Klinik, Bildgebung, Labor • Pathologisches Staging – Histologische Ausbreitungsdiagnose – Chirurgische Exploration Klinische Onkologie • Diagnosesicherung – Nicht Symptome + Befunde, sondern immer: Histologie! (Zytologie in Ausnahmen) • Immunhistologie • Molekularbiologie • Tumormarker – CEA – ß-HCG – PSA Klinische Onkologie • Stagingsysteme – TNM • Exakte, messbare Einteilung (Tx/Nx/Mx) – Stadiengruppierung • Gruppiert prognostische ähnliche TNM (AJCC, UICC, Lugano) – Sonstige • Ann Arbor bei Lymphomen • Salmon und Durie bei Plasmozytom • Rai und Binet bei CLL Dickdarmkarzinom: Stadieneinteilung Befallsorte TNM Dukes UICC Tumorinfiltration in Submukosa -Muscularis propria T1N0M0 A I T2 A I -bis Serosa T3 B II -freie Bauchhöhle T4 B II Lymphknotenmetastasen TxN1/2M0 C III Fernmetastasen TxNxM1 D IV Mammakarzinom:Überlebenszeit in Abhängigkeit vom LK-Status 120 100 80 % 60 0 LK 1 - 3 LK 4 - 9 LK > 9 LK 40 20 0 0 J. 5 J. 10 J. Überlebenszeit 15 J. Fisher, 1993 Klinische Onkologie • Allgemeinzustand – Prognostischer Parameter – Beurteilung des Therapieansprechens – Karnofsky-Index (10-100%) – WHO-Index (0-4) Klinische Onkologie • Stadieneinteilung – Wichtig für Prognose – Therapieplanung • Klinisches Staging – Klinik, Bildgebung, Labor • Pathologisches Staging – Histologische Ausbreitungsdiagnose – Chirurgische Exploration Klinische Onkologie: Tumormarker? • „The cancer test!“ • Tumormarker sind – Tumorassoziierte oder vom Tumor produzierte Substanzen, die im Blut nachweisbar sind – Hormone (Karzinoid), fetale Proteine, Oberflächenrezeptoren (shedding) • Einsatz – Zur Untermauerung einer Verdachtsdiagnose – Zur Verlaufskontrolle – NICHT zum Screening (Ausnahme ? PSA) Klinische Onkologie • Prognostischer Faktor – Von anderen Variablen unabhängiger Faktor, der die Prognose des unbehandelten Patienten bestimmt – Beispiel: LDH-Wert beim Lymphom • Prädiktiver Faktor – Bestimmt als Faktor das Ansprechen auf eine bestimmte Therapie – Beispiel: p53 Gendeletion auf 17p / Zytostatikaresistenz bei der chronischen lymphatischen Leukämie Lymphozyten - Physiologie • B Lymphozyten – APC (MHC Klasse II) – Immunglobuline • T-Lymphozyten – – – – CD 4 = Helfer CD 8 = „Killer“ / Suppressor T-Reg Natural Killer Aufbau des Keimzentrums • Mantelzone • Äussere Zone • Apicale helle Zone • Basale helle Zone • Dunkle Zone Keimzentrum Mantelzone: memory Zentrozyten: Affinitätsselektion Zentroblasten: Hypermutation FDC Lymphopenie: DD • Aplasie – Bestrahlung – Chemotherapie • Steroidbehandlung • M. Hodgkin • AIDS Lymphozytose: DD • Infektionen – Pfeiffer, Röteln, CMV, HIV, HSV, Hepatitis – Brucellose, Tuberkulose, Toxoplasmose • Thyreotoxische Krise • Maligne Lymphozytose – Haarzell-Leukämie – Chronische lymphatische Leukämie – Akute lymphatische Leukämie Lymphozytose: „Mononukleose“ • Akute EBV-Infektion mit – Lymphadenopathie (75%), Angina tonsillaris, morbilliformen Exanthem, Splenomegalie, (Blutungen), (Pseudo-appendizitis) • Diagnose – – – – „mononukleäre“ Blasten = polyklonale CD8-Zellen EBV-Antikörper, „Heterophile“-Antikörper Autoimmunhämolytische Anämie Falsch positive Lues- und Rheumaserologie Lymphadenopathie: DD • Dauer /Symptomatik – > 4 Wochen abklärungsbedürftig – Systemische Symptome oder solitäre LK-Schwellung • Grösse – >1.5 cm abklärungsbedürftig • Lokalisation – – – – ? Lokalinfektion / Drainagegebiet Inguinal häufig Submental häufig Supraclaviculär immer pathologisch Lymphadenopathie: DD • Lokale Infektionen – Z.B. Abszeß, Lymphangitis, Otitis media • Generalisierte Infektionen – – – – Viral: EBV, Masern, HIV, Hepatitis Bakteriell: Tuberkuloose, Brucellose Pilze: Histoplasmose Toxoplasmose • Maligne Erkrankungen – Lymphome – Karzinommetastasen („Virchow“-Drüse) Lymphadenopathie: Vorgehen • Klinische Untersuchung – Bei Persistenz > 4 Wochen: Abklärung • Labor: BB, BSG, Leberwerte • Titer bei Verdacht auf systemische Infektion • Bildgebung (Thorax, Sonographie) • Exzisionale Biopsie mit Immunologie Lymphome: Definition • Biologisch: Klonale Proliferation lymphatischer Zellen (B- und T-Zellreihe) • Immunologisch: „Einfrieren auf verschiedenen Reifungsstufen“ – Immunologie, Molekularbiologie – Korrelation zum klinischen Verhalten? • Klinisch: Ausgeprägte Heterogenität – Befallsmuster, Symptomatik, Spontanverlauf Maligne Lymphome: Inzidenz • M. Hodgkin 4/100.000 • Non-Hodgkin 10/100.000 • Inzidenz steigend! (Vor allem Keimzentrumslymphom)!) Norddeutsche Leukämie- und Lymphom-Studie NLL Inzidenz maligne Lymphome 1984-1998 Altersgruppe Männer Frauen (Alle Alter) 75+ 70-74 65-69 60-64 55-59 50-54 45-49 40-44 35-40 30-34 25-29 20-24 15-19 10-14 5-9 0-4 140 120 100 80 60 40 20 0 20 40 60 80 100 120 140 Altersspezifische Inzidenzdichte (/100.000 Personenjahre) Stand 13.3.2001 Zytogenetische Aberrationen bei NHL t 14;19 del 11 bcl-3/IgH ATM B-CLL B-CLL t 11;18 t 1;14 API/MLT bcl-10/IgH MCL MCL t 2;7 CDK6/Igkappa MZL t 1;14 t 4;14 t 6;14 t 14;16 MUM-2/IgH EGFR-3/IgH IRF-4/IgH C-MAF-1/IgH MM MM MM MM t 14;18 bcl-2/IgH FCL Translokation zwischen IgH und c-myc bei Burkitt-NHL Staginguntersuchungen • Histologische Untersuchung – Immer exzisionale Biopsie, Frischmaterial, Zytogenetik, Immunhistologie • Klinische Untersuchung & Anamnese • Laboruntersuchungen – BB, LDH, ß2-Mikroglobulin, Paraprotein/Ig • Technische Verfahren – Ultraschall, Computertomogramm (Schichtdicke!) – Fakultativ: Szinti, PET, Gallium-Scan – Fakultativ: Gastroskopie, Liquorpunktion Notwendige Diagnostik bei Lymphomen • Prognose bestimmt durch – – – – Ausbreitung der Erkrankung Histologische Subtypen Allgemeinzustand „Aktivitätsmarker“ (LDH, ß2-Mikroglobulin, Serumzytokinspiegel) – Stadiendiagnostik = Staginguntersuchung Afrikanisches (endemisches) Burkitt Lymphom LymphAngiogramm M. Hodgkin Non-Hodgkin-Lymphome: Klinische Gruppierung Indolente Lymphome („Niedrigmaligne“) – Langsames Wachstum (bcl-2 positiv) – Früh disseminiert (Stadium IV) Aggressive Lymphome („Hochmaligne“) – Rasches Wachstum der Lymphknoten – Häufig in limitierten Stadien diagnostiziert • Sehr aggressive Lymphome (ALL-ähnlich) – Rasantes Wachstum – wie lymphoblastische Leukämie, bei Kindern häufig Non-Hodgkin-Lymphome: Therapeutische Strategien • Indolente Lymphome („Niedrig-maligne“) – primär palliativ (?) – In niedrigen Stadien lokal - sonst systemisch – Heilung: 60% niedrige St.; 10% fortgeschritten • Aggressive Lymphome („Hoch-maligne“) – primär kurativ – immer systemisch – Heilung: 60% • Sehr aggressive Lymphome (ALL-ähnlich) – Primär kurativ, 60-70% Heilung – ALL-ähnliche Mehrphasenprotokolle, i.th. Prophylaxe Follicular lymphoma (FL) Stadieneinteilung und prognostische Faktoren Immunphänotyp: CD5-, CD10+, CD11-, CD19+, CD20+, CD23+/-, CD43-, sIg+ Stadieneinteilung nach Ann Arbor: Stadium I: 1 LK-Region oder 1 E-Befall Stadium II: > 2 LK-Regionen auf einer Seite d. Diaphragmas Stadium III: > 2 LK-Regionen auf beiden Seiten d. Diaphragmas Stadium IV: disseminierter Befall Prognostische Faktoren analog des Internationalen Prognostischen Index (IPI): Alter > 60 Jahre Allgemeinzustand schlechter ECOG 1 erhöhte Serum-LDH Stadium III / IV E-Befälle > 1 OS (5y) IPI 0/1 84% IPI 4/5 55% FFS (5y) 17% 6% (NHL Classification Project, Blood 1997 89:3909) Follicular lymphoma (FL) Therapieprinzipien 1) 2) 3) In lokalisierten Stadien kuratives Potential der Radiotherapie Für disseminierte Stadien bisher keine Therapie mit sicherem kurativem Potential bekannt. Für disseminierte Erkrankung Überlegenheit aggressiver Therapieverfahren über „Watch and wait“ hinsichtlich Überleben nicht bewiesen. Watch and wait = Wait and Worry? 4) Prüfung neuerer Therapieansätze in klinischen Studien 2) 1) 2) 3) 4) 5) Purinanaloga: Fludarabin Humorale Immuntherapie: Rituximab Hochdosistherapie und autologe Stammzelltransplantation Zelluläre Immuntherapie: Hochdosistherapie und allogene Stammzelltransplantation Vakzinierungsstrategien (anti-Idiotyp) Follicular lymphoma (FL) Therapieprinzipien – lokalisierte Erkrankung 1) Stadium I / II: 1) 2) 3) 4) 2) 35-40 Gy, Feldgröße umstritten: extended field, total nodal Wert einer adjuvanten Chemotherapie umstritten (eher gering) Zukünftige Option Radiatio + Rituximab ? Ergebnisse einer alleinigen Radiotherapie: Zentrum n FFP (10 J.) med. SURV Princess Margaret Hosp. BNLI Stanford Royal Marsden Hosp. 596 208 177 58 > 40% 49% 44% 43 % 15,3 Jahre 64 % nach 10 Jahren 13,8 Jahre 79 % nach 10 Jahren Stadium III A, nur nodal, kein Bulk: 1) 2) Aktuelle Threapiestudie mit total-nodaler Radiatio Problem: relativ hohe Toxizität, spätre Therapieoptionen kompromittiert Follicular lymphoma (FL) Therapieprinzipien – disseminierte Erkrankung • Therapieindikation nur bei klinischer Problematik / Progress der Erkrankung • Standardtherapie sind Kombinationsschema mäßiger Intensität: CP, COP, MCP 6- 8 Zyklen bis zur Remmission • Aggressiveres Vorgehen wird innerhalb von Therapiestudien erprobt: • • • • Einsatz der Hochdosistherapie zur Konsolidierung nach Remmission Einsatz von Rituximab zum Erzielen einer Remmission Radioimmuntherapie bei rezdivierten FL ohne vorhergehende Bestrahlung Einsatz der allogenen Transplantation bei Rezidiven nach autologer Transplantation Standardchemotherapie bei indolenten oder niedrigmalignen Lymphomen: COP / Fludarabin Cyclophosphamid 400 mg/m2 p.o. Tag 1-5 Vincristin Prednison 2mg abs. 100 mg i.v. p.o. Tag 1 Tag 1-5 25 mg/qm 250 mg/qm i.v. i.v. Tag 1-5 Tag 1-3 Fludarabin +/- Cyclophosphamid Wiederholung alle 3-4 Wochen; 4-8 Zyklen der Therapie Hochmaligne NHL: Charakteristika der Erkrankung • schnell wachsend = aggressiv • unbehandelt in wenigen Wochen/Monaten tödlich verlaufend • häufig in frühen Stadien entdeckt • häufig Befall außerhalb der Lymphknoten • hohe Wachstumsfraktion = prinzipiell heilbar durch Chemotherapie Hochmaligne NHL: Symptome der Erkrankung • Lymphknotenvergrößerungen (tastbar) • Extranodalbefall - spezifische Symptome (Knochen, NNH, Lunge, Haut ...) • seltener – Fieber, Nachtschweiß, Gewichtsverlust – Schmerzen Aggressive NHL: Das IPI-System für die Prognose Margaret Shipp et al, NEJM 1993 Parameter Alter Allgemeinz. Extranodalbefall LDH Ann Arbor Stad. Günstig < 60 J. <2 <2 normal I, II Ungünstig > 60 J. >2 >2 erhöht III, IV Die einzelnen ungünstigen Faktoren werden zu einem Score addiert: O,1 = Low risk; 2 = Low-int. risk; 3 = High-int. risk; 4,5 = High risk Hochmaligne Non-Hodgkin-Lymphome: TTTF in Abhängigkeit von relativen LDH-Werten als Prognosefaktor 1.0 .9 .8 .7 ≤ 60% (n=32) >60-80% (n=108) .6 >80-100% (n=85) .5 .4 >100-200% (n=140) .3 .2 >200% (n=66) .1 p<0,00005 (log rank) 0.0 0 DSHNHL 18/05/00 5 10 15 20 Monate 25 30 35 40 Standardchemotherapie bei aggressiven Lymphomen: CHOP +/- Etoposid +/- G-CSF Cyclophosphamid 750 mg/m2 i.v. Tag 1 Doxorubicin Vincristin Etoposid 50 mg/m2 2mg abs. 100 mg/m2 i.v. i.v. i.v. Tag 1 Tag 1 Tage 1-3 Prednison G-CSF (S14/E14) 100 mg p.o. s.c. Tag 1-5 Tage 4-12 Tag 15 (CHOP-14, CHOEP-14) Tag 22 (CHOP-21, CHOEP-21) Gabe über 6-8 Zyklen insgesamt Wiederholung Aggressive (high-grade) Non-Hodgkin‘s Lymphoma: Failure free survival with four different regimens (Fisher et al., 1993) Standardvorgehen bei hochmalignen Lymphomen Diagnostik und Stadieneinteilung Bestimmung der Risikofaktoren Frühe Stadien: Chemotherapie + Strahlentherapie Mittleres Risiko: Chemotherapie Hohes Risiko: Stammzelltransplantation LNH-98.5: median follow-up of 3 years Event-free survival 1.0 Survival 1.0 0.8 0.8 R-CHOP 0.6 0.6 R-CHOP 0.4 0.4 CHOP CHOP 0.2 0.2 0.0 0.0 0 1.0 2.0 3.0 Years 4.0 5.0 0 1.0 2.0 3.0 Years 4.0 5.0 Coiffier B et al. EHA 2003 (Abstract 356) Wie “funktioniert” ein Antikörper ? Antikörper dockt an und “fixiert” Eiweisse Abwehrzelle Erkennt Krebszelle Erkennungssignal Antikörper schickt Zerstörungssignal Antigen Andockstelle Für den Antikörper P. Johnson, 2002 Pathologie des Morbus Hodgkin • Hodgkin & Reed-Sternberg (H&RS)-Zelle – Mehrkernige, rare Tumorzelle umgeben von entzündlichem Infiltrat – Klassische Subtypen Noduläre Sklerose, Mischtyp, lymphozytenreicher/armer Typ – Expression von CD30, CD15, selten Linienmarker – Ursprungszelle ? • Hochmutierter Keimzentrums-B-Lymphozyt (Küppers et al., 1994) Morbus Hodgkin Symptome der Erkrankung • • • • • • Lymphknotenschwellungen Fieber (undulierendes Pel-Ebstein-Fieber) Nachtschweiß Gewichtsabnahme Pruritus (selten) Alkoholschmerz Klinik des M. Hodgkin • Inzidenz 3/100.000, Altersgipfel 3. / 7. Jahrzehnt • Primärlokalisation : Zervikal, Ausbreitung zunächst lymphogen • Ausgeprägte B-Symptome auch bei geringer Tumormasse: Zytokinproduzierender Tumor! • Profunde Immunsuppression (zelluläre Immunität) • Grosse klinische Heterogenität - „Syndrom“ Hodgkin • Morbus Hodgkin Stadiendiagnostik beim Morbus Hodgkin • • • • • • • • • • • • - Anamnese - Körperliche Untersuchung - Laboratoriumsuntersuchungen, u.a. Blutbild; BKS; Serumelektrophorese, Serum-LDH, alkalische Phosphatase im Serum, Serum -Haptoglobin, Leberund Nierenwerte, Serum-Elektrolyte; Gerinnungsstatus - Röntgenuntersuchungen: Thorax (konventionell) CT Thorax und Abdomen - Abdomen-Sonographie - Skelettszintigraphie, Röntgenuntersuchung verdächtiger Herde - Knochenmarkuntersuchung (Zytologie und Histologie) - Leberbiopsie (unter sonographischer Kontrolle) Evtl. Lymphangiographie; PET (Positronenemissions-Tomographie) Morbus Hodgkin Risikofaktoren • - Großer Mediastinaltumor (> 1/3 des größten Thoraxquerdurchmessers) • - Starker Milzbefall • - Extranodaler Befall (E-Stadium) • - Hohe BKS (A-Stadium: > 50mm/h; B-Stadium: > 30 mm/h) • - Befall von mindestens 3 Lymphknotenarealen • Limitierte Stadien • Stadium I und II, keine Risikofaktoren: • Standardtherapie: Alleinige Strahlentherapie (extended field, EF, 40 Gy; EF, 30 Gy + involved field, IF, 10 Gy). • Damit CR 98 %, Überlebensrate nach 40 Monaten 97 %, • Rezidivrate 25 %. • • Fortgeschrittene Stadien • Intensive Chemotherapie + zusätzliche Strahlentherapie der • "Bulk"-Tumoren + Bestrahlung residueller Lymphome • Rezidivrate 50 % in den Stadien IIIB und IV, Prognose der Rezidivpat. ungünstig (50 % Remissionen, aber nur kur anhaltend, dann keine kurative Chance mehr • Z.Zt. Steigerung der Dosisintensität mit BEACOPP (+ GCSF), 8 Zyklen in Basis • Dosierung bis zu 8 Zyklen mit Dosiseskalation; 4 Doppelzyklen COPP/ABVD weniger wirksam als BEACOPP Zweitneoplasien • - Sekundäre akute myeloische Leukämie, oft aus myelodysplastischem Syndrom (MDS) • - Non-Hodgkin-Lymphome (häufig des Gastrointestinaltraktes) • - Solide Tumoren • Gesamtrisiko: früher bis zu 20 % der geheilten Patienten, heute (DHSG) anscheinend nur noch 5 -6% • Hauptrisikofaktoren: MOPP-Schema + nachfolgende Radiotherapie, wenige toxisch ABVD