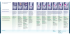Down-Screening im ersten und zweiten Trimester neu
Transcrição
Down-Screening im ersten und zweiten Trimester neu
LABOR ENDERS Stand: 1/2011 NichtNicht-invasives Screening auf Trisomie 21 im ersten und zweiten Tri Trimester, integriertes Screening Durch das nicht-invasive Screening auf eine Trisomie 21 ist heute eine Erkennungsrate von über 90% der betroffenen Schwangerschaften möglich. Hierfür muss im Durchschnitt bei etwa jeder 20. Patientin (5%) eine invasive Diagnostik durchgeführt werden [1-4]. Folgende Verfahren werden unserem Labor angeboten: von ErsttrimesterErsttrimester-Screening mit NT Durch Messung der fetalen Nacke Nackentransparenz (NT, nuchal translucency) zwischen SSW 11+0 bis 13+6 sowie von PAPP-A (Pregnancy-associated Plasma Protein A) und freiem ß-hCG im mütterlichen Serum wird im 1. Trimester eine Erkennungsrate für eine Trisomie 21 von etwa 90% erreicht [1-4, 7]. Erfolgt die Blutentnahme bereits in der 10./11. SSW (SSW 9+0 bis 10+3) und der Ultraschall in der 13. SSW kann die Erkennungsrate auf ca. 96% gesteigert werden [3].1 Auch durch Messung weiterer Ultraschallmarker (z. B. Nasenbein, Tricuspidalregurgitation, Ductus venosus-Flow oder Fronto-Maxillarwinkel) kann die Erkennungsrate weiter gesteigert werden [8, 9]. Die bislang zum sogenannten „Ersttrimesterscreening“ vorliegenden Daten und Erfahrungen zeigen, dass für die Ermittlung eines validen Risikos ein hohes Maß an Standardisierung sowohl bei der Ultraschallmessung der Nackentransparenz (NT) als auch bei der Messung der beiden Serumparameter PAPP-A und freies ß-hCG erforderlich ist. Unser Labor ist seit 2002 von der FMFDeutschland und der FMF England für das Ersttrimesterscreening zertifiziert. Wir verpflichten uns mit dieser Zertifizierung, Risikoberechnungen unter Einschluss der NT nur für Kolleginnen und Kollegen durchzuführen, die selbst für die Messung der Nackentransparenz von der FMF / FMFDeutschland zertifiziert sind. Alleiniges biochemisches Risiko Bei Untersuchung der Marker PAPP-A und freies ß-hCG zwischen der 9. und 14. Schwangerschaftswoche (SSW 8+0 bis 13+6) beträgt die Erkennungsrate für eine Trisomie 21 ca. 80%. Die Positivrate liegt gleichzeitig bei ca. 9,0% (eigene Daten [7]), dies entspricht etwa einer Erkennungsrate von 75% bei 5% Positivenrate. Die alleinige biochemische Untersuchung sollte möglichst früh (optimal SSW 9+0 bis ca. 10+6) erfolgen, da PAPP-A hier die höchste Wertigkeit besitzt [3]. Die Berechnung des rein biochemischen Risikos (ohne NT) ist selbstverständlich auch ohne Zertifizierung möglich. Die aktuelle Version der Risikokalkulationssoftware ermöglicht jedoch nur dann eine Berechnung des alleinigen biochemischen Risikos, wenn zwischen SSW 11+1 und 13+6 die NT zusammen mit der SSL gemessen wird! 1 * Bitte beachten Sie, dass eine Risikoberechnung bei Blutentnahme vor SSW 11+1 derzeit nur mit dem Programm der FMF London möglich ist 1 Integriertes Screening Seit September 2007 wird in unserem Labor die Kombination von Erst- und ZweittrimesterScreening als sog. „Integriertes Screening“ angeboten. In zwei großen Studien (SURUSS / FASTER [5, 6]) wurde übereinstimmend eine Detektionsrate von ca. 95% bei 5% FalschPositivrate für das integrierte Screening ermittelt (siehe unten stehende Tabelle): DetektionsDetektions- und FalschFalsch-Positivraten verschiedener Methoden zum pränatalen Screening auf Trisomie 21 Screeningmethode verwendete Marker 1. Trimenon: Primär integriertes Screening NT, PAPP-A SSW 10+3 – 12+6 (NT bis 13+6) 2. Trimenon AFP, hCG, freies Estriol, Inhibin A FPR * 0,9% DetektionsDetektionsrate ** 95% LaborLaborkosten 93,25 €* 14+0 – 19+6 1. Trimenon: Sequenziell integriertes Screening NT, PAPP-A, fr. ß-hCG (ErsttrimesterScreening) 11+0 – 13+6 2. Trimenon 14+0 – 19+6 AFP, hCG, freies Estriol, Inhibin A 1. Trimenon: Integrierter Integrierter Serumtest Serumtest PAPP-A (ohne NT) entweder 52,40 €*1) 1,2% 95% 3,9% 86% 93,25 € oder 125,25 €*2) 10+0 – 12+6 2. Trimenon AFP, hCG, freies Estriol, Inhibin A 14+0 – 19+6 ErsttrimesterErsttrimesterScreening mit NT NT, PAPP-A, freies ßhCG 11+0 – 13+6 4,3% 85% (90% 3)) 52,40 €* ErsttrimesterErsttrimesterScreening Screening ohne NT PAPP-A, freies ß-hCG 8+0 – 13+6 9,0% 3) 80% 3) 34,97 € QuadrupleQuadruple-Test AFP, hCG, fr. Estriol, Inhibin A 14+0 – 19+6 6,2% 81% 72,85 € TripleTriple-Test AFP, hCG, fr. Estriol 14+0 – 19+6 9,3% 69% 43,71 € DoubleDouble-Test AFP, freies ß-hCG 14+0 – 19+6 13% 62% 29,14 € * Falsch-Positivrate bei 85%iger Detektionsrate in der SURUSS-Studie [5] ** bei 5% Falsch-Positivrate (FASTER [6]) Eigene Daten beim Ersttrimester-Screening geringfügig besser, siehe Seite 1 1) Bei unauffälligem oder klar erhöhtem Risiko im Ersttrimester-Screening Bei Risiko von 1:100-1:1000 im Ersttrimester-Screening mit Durchführung des 2. Teils des integrierten Screenings 3) Eigene Daten [7] 2) * zzgl. Kosten für die Ultraschalluntersuchung In unserem Labor sind sämtliche in der obigen Tabelle aufgeführten Tests verfügbar. Die Durchführung des „Double-Tests“ im 2. Trimester wird jedoch nicht mehr empfohlen. Der integrierte Test kann in zwei Varianten angefordert werden: 1. Als sogenannter „primär integrierter“ Test: hierbei wird von vorne herein festgelegt, dass sowohl im 1. als auch im 2. Trimenon die in Untersuchungen aus Zeile 1 der Tabelle durchgeführt werden. Die Patientin bekommt erst nach der 2. Untersuchung das Gesamtergebnis mitgeteilt. Im 1. Trimenon wird hierbei kein freies ß-hCG bestimmt, da hCG seine höchste Wertigkeit erst im zweiten Trimenon erreicht. 2. Als „sequenziell integrierter“ Test: hierbei wird zunächst ein gewöhnliches ErsttrimesterScreening (NT, PAPP-A, freies ß-hCG) durchgeführt und anhand des Risikos des 2 Ersttrimester-Screenings weiter verfahren wird: • entschieden, wie Ist das Trisomie-21-Risiko klar erhöht (> 1:100, ca. 3% aller Fälle), sollte eine chromosomale Abklärung angestrebt werden. Es erfolgt keine weitere Austestung im 2. Trimester. • Ist das Risiko eindeutig unauffällig (< 1:1000, ca. 85% aller Fälle), wird keine weitere Maßnahme empfohlen. • Liegt das Trisomie-21-Risiko des Ersttrimester-Screenings zwischen 1:100 und 1:1000 (8-14% aller Fälle), wird ein Quadruple-Test im 2. Trimester angeschlossen und ein neues Gesamt-Risiko errechnet. Dieses führt bei den nicht betroffenen Schwangerschaften meist zu einer deutlichen Risikosenkung. Das sequenzielle Vorgehen hat gegenüber dem primär integrierten Screening für die Patientin den Vorteil zumeist deutlich niedrigerer Kosten, da nur bei einem Ersttrimester-Screening-Ergebnis zwischen 1:100 und 1:1000 die Kosten für die nachfolgenden Tests des zweiten Trimesters anfallen (Preisübersicht siehe Tabelle). Dies betrifft nur etwa 8% der Patientinnen bei Verwendung der Software der FMF London und 14% bei Verwendung der Software PRC der FMF-Deutschland. Hinweise zur praktischen Durchführung: ErsttrimesterErsttrimester-Screening Die Untersuchung unter Einschluss der NT ist nur bei einer SSL von 45,0 bis 84,0 mm, entsprechend einer SSW 11+0 bis SSW 13+6 (Algorithmus nach Robinson 1993) möglich. Für die Bestimmung benötigen wir 1 ml Serum, das möglichst bald nach der Gerinnung vom Blutkuchen getrennt werden sollte. Die Trennung des Serums vom Blutkuchen ist wichtig, um unspezifische Erhöhungen der freien ß-Kette des hCG zu vermeiden. Beim Transport ist eine Erwärmung des Serums auf über 25 °C zu vermeiden. Es muss gewährleistet sein, dass die Serumprobe innerhalb von max. 72 Stunden im Labor eintrifft. Im Sommer sollte unbedingt ein gekühlter Transport erfolgen. Hierfür können Sie von unserem Labor für den Postversand spezielle Kühlaggregate anfordern (Tel. 0711/6357-104), falls die Proben nicht durch unseren Fahrdienst abgeholt werden. Die Messung erfolgt auf dem Analysenautomaten „Kryptor“ der Firma Thermo Fisher (ehemals BRAHMS Diagnostika). Der Ansatz und die Befundfreigabe erfolgen täglich von Montag bis Freitag. Die Testdauer beträgt inklusive Risikoberechnung ca. 2 Stunden. Bei Eingang der Probe im Labor bis 10 Uhr morgens wird der Befund am selben Tag fertiggestellt und Ihnen auf Wunsch umgehend per Fax übermittelt. Durch die Untersuchung ist auch eine Abschätzung des Risikos für eine Trisomie 18 und Trisomie 13 möglich, aber keine Aussage über einen Neuralrohrdefekt, da die SerumAFP-Konzentration nicht bestimmt wird. Integriertes Screening Die Bestimmung von PAPP-A sollte beim integrierten Test ebenfalls möglichst früh (optimal: SSW 10+3 bis 11+3) entsprechend SSL ca. 40 – 50 mm erfolgen. Da die NT-Messung meist erst zu einem späteren Zeitpunkt im ersten Trimester durchgeführt wird, ist im Fall einer solch frühen Blutentnahme eine nochmalige Einbestellung der Patientin (entsprechend einer fetalen SSL von 45 – 84 mm) erforderlich. Beim primär integrierten Screening erhalten Sie nach dem 1. Teil einen Zwischenbefund mit dem Hinweis auf den optimalen Zeitraum der Blutentnahme im 2. Trimester. Abrechnung Das Down-Syndrom-Screening stellt bis auf wenige Ausnahmen keine Leistung der gesetzlichen Krankenkassen dar. Die Kosten für die Laboruntersuchung können Sie der Tabelle auf Seite 2 entnehmen. Einmal je Auftrag werden der Patientin 3,73 zusätzlich Versandpauschale nach GoÄ in Rechnung gestellt. Die Rechnungsstellung kann an die Patientin oder, falls eine gleichzeitige Abrechnung Ihrer klinischen Leistungen gewünscht ist, über die PVS (spezielles Anforderungsformular) erfolgen. 3 Zur Auslage im Wartezimmer können Sie unseren Informationsflyer für Patienten unter Tel. 0711/6357-104 kostenlos bestellen. Unter dieser Rufnummer erhalten Sie auch unsere speziellen Anforderungsformulare für das pränatale Screening auf Chromosomenstörungen bzw. für die Abrechnung über die PVS. Für Rückfragen und weitere Informationen stehen wir Ihnen selbstverständlich gern unter Tel. 0711/6357-210 zur Verfügung. Dr. med. K.-J. Lüthgens Literatur: [1] Kagan KO et al.: Prospective validation of first-trimester combined screening for trisomy 21. Ultrasound Obstet Gynecol. 2009;34:14-18. [2] Kagan KO et al.: Screening for trisomies 21, 18 and 13 by maternal age, fetal nuchal translucency, fetal heart rate, free beta-hCG and pregnancy-associated plasma protein-A. Hum Reprod. 2008;23:1968-1975. [3] Kagan KO et al.: Screening for trisomy 21 by maternal age, fetal nuchal translucency thickness, free beta-human chorionic gonadotropin and pregnancy-associated plasma protein-A. Ultrasound Obstet Gynecol. 2008;31:618-624. [4] Nicolaides KH: Nuchal translucency and other first-trimester sonographic markers of chromosomal abnormalities. Am J Obstet Gynecol 2004;191:45-67. [5] Wald NJ et al: SURUSS in perspective. Semin Perinatol 2005;29:225-235 [6] Malone FD et al: First-trimester or second-trimester screening or both for down’s syndrome. NEJM 2005;353:2001-201 [7] Lüthgens K: Comparison of the new PRC software with the established algorithm of the FMF UK for the detection of trisomy 21 and 18/13. Fetal Diagn Ther 2008;24:376-384 [8] Kagan KO et al.: Fetal nasal bone in screening for trisomies 21, 18 and 13 and Turner syndrome at 11-13 weeks of gestation. Ultrasound Obstet Gynecol. 2009;33:259-264 [9] Nicolaides KH et al.: Multicenter study of first-trimester screening for trisomy 21 in 75821 pregnancies: results and estimation of the potential impact of individual riskorientated two-stage first-trimester screening. Ultrasound Obstet Gynecol 2005;25:221-226 4